膠質母細胞瘤(GBM)影像學表現
膠質母細胞瘤(GBM)是惡性程度最高的中樞神經系統腫瘤,其影像學表現是診斷和治療決策的重要依據。常用的影像學檢查包括磁共振成像(MRI)、計算機斷層掃描(CT)以及正電子發射斷層掃描(PET)。以下從各影像學方法的具體表現及特點進行分析:
1. 磁共振成像(MRI)
MRI是診斷GBM的首選影像學方法,因其具有高分辨率和多參數成像能力,能夠全面顯示腫瘤的形態、邊界及周圍組織受侵情況。
1.1 平掃(T1和T2加權成像)
T1加權成像(T1WI):腫瘤實質部分通常表現為低信號區,而出血或壞死區可能呈現高信號。
T2加權成像(T2WI):腫瘤及周圍水腫區多呈高信號,與正常腦組織對比明顯。周圍水腫範圍廣,常為腫瘤浸潤和血管通透性增加引起。
1.2 增強掃描
GBM的典型表現是腫瘤呈環狀或不規則形態強化,中央壞死區無強化,邊緣強化明顯,提示血腦屏障被破壞。增強區外常見廣泛的T2高信號水腫區,反映腫瘤對周圍組織的浸潤性生長特點。
1.3 功能成像
擴散加權成像(DWI):中心壞死區通常為高擴散信號(ADC值升高),而腫瘤細胞密度較高區域表現為擴散受限(ADC值降低)。
灌注加權成像(PWI):GBM通常表現為相對腦血容量(rCBV)顯著升高,反映腫瘤新生血管形成。
磁共振波譜(MRS):GBM的MRS特徵包括膽鹼(Cho)峰升高,N-乙酰天門冬氨酸(NAA)峰降低,乳酸和脂質峰顯現,提示腫瘤代謝活躍及壞死。
2. 計算機斷層掃描(CT)
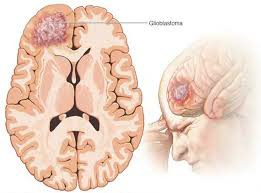
CT通常用於急診時初步評估,特別是在懷疑顱內壓增高、腦出血或骨質破壞的情況下。 GBM的典型CT表現包括:
低密度病灶:腫瘤壞死區多表現為低密度區,周圍水腫區範圍廣泛。
環形強化:增強掃描時可見腫瘤不規則環形強化,中心壞死區無強化。
出血或鈣化:部分GBM患者的腫瘤中可能出現點狀或片狀高密度區,提示腫瘤內出血或鈣化。
儘管CT在分辨腫瘤細節方面不如MRI,但在急診患者中具有快速、便捷的優點。
3. 正電子發射斷層掃描(PET)
PET成像通過示踪劑(如18F-FDG)反映腫瘤的代謝活性,能幫助評估GBM的惡性程度和鑑別復發與治療後改變。
18F-FDG PET:GBM通常表現為高代謝活性,腫瘤區域攝取顯著增加,與正常腦組織形成鮮明對比。
氨基酸PET(如11C-MET或18F-FET):氨基酸PET對GBM的診斷更為敏感,可顯示腫瘤邊界及低代謝區,尤其在評估復發時更具優勢。
4. 影像學表現的典型特徵
GBM影像學特徵因其高度異質性而復雜,但以下幾點為典型表現:
環狀強化:中心壞死區及增強邊緣反映腫瘤血管生成和壞死的特點。
浸潤性生長:腫瘤常通過白質纖維束擴散,造成影像上邊界不清。
周圍水腫:腫瘤周圍的T2高信號區提示腫瘤浸潤或血管通透性增加導致的水腫。
多灶性病變:部分患者可見多發性病灶,提示可能通過腦脊液傳播。
5. 影像學在治療中的應用
影像學檢查不僅用於診斷GBM,還在治療計劃制定和療效評估中起重要作用:
術前評估:MRI可準確顯示腫瘤邊界及重要功能區,為手術規劃提供參考。
放療計劃:影像學幫助精確勾畫靶區,優化放療方案。
療效監測:MRI增強掃描或PET成像可用於評估治療後的殘留腫瘤或複發情況。
膠質母細胞瘤的影像學表現複雜且異質性強,但MRI增強掃描和功能成像能較全面地顯示腫瘤特徵,是診斷和治療的核心工具。結合CT和PET,可以更準確地評估腫瘤的分佈、代謝及侵襲性,為個體化治療提供重要依據。
(點擊查看治療膠質母細胞瘤藥物介紹。)
xa0
參考資料
1.National Cancer Institute. Imaging Techniques in Glioblastoma. https://www.cancer.gov
2.American Brain Tumor Association. Diagnostic Imaging for GBM. https://www.abta.org
3.UpToDate. Imaging Features of Glioblastoma. https://www.uptodate.com
[ 免责声明 ] 本页面内容来自公开渠道(如FDA官网、Drugs官网、原研药厂官网等),仅供持有医疗专业资质的人员用于医学药学研究参考,不构成任何治疗建议或药品推荐。所涉药品可能未在中国大陆获批上市,不适用于中国境内销售和使用。如需治疗,请咨询正规医疗机构。本站不提供药品销售或代购服务。
.jpeg)